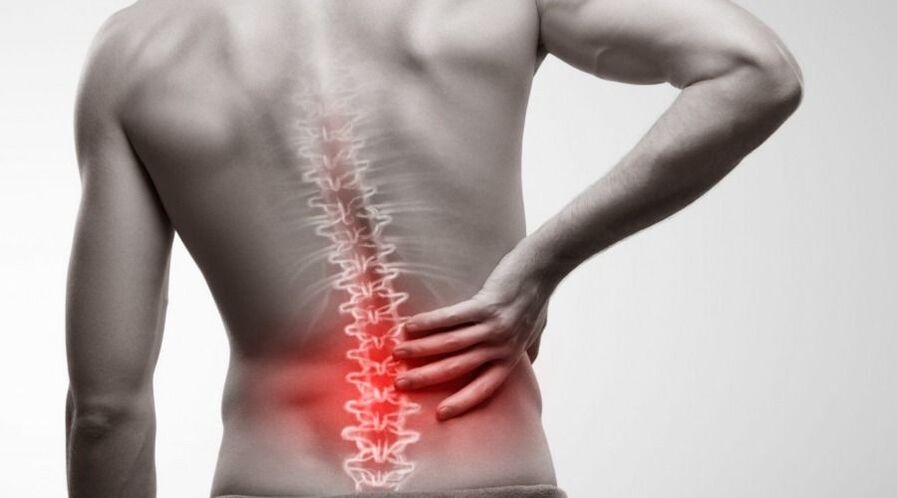
Osteochondrose van het lumbale gebied is een pathologie van het bewegingsapparaat, vergezeld van degeneratieve-dystrofische veranderingen in botweefsel en verminderde werking van de vijf onderste wervels (van 20 tot 24). De ziekte veroorzaakt ongemak voor de patiënt en wordt gekenmerkt door specifieke symptomen: pijn, bewegingsstijfheid. Osteochondrose van de onderrug komt voor in golven, met perioden van exacerbaties en remissies. Volgens statistieken is deze vorm een van de meest voorkomende. Pathologie die onbeheerd wordt achtergelaten, leidt vaak tot onomkeerbare veranderingen en een aanzienlijke verslechtering van de kwaliteit van leven. Met een competente geïntegreerde aanpak kan osteochondrose echter met succes worden behandeld.
Belangrijkste oorzaken van pathologie
Er zijn geen exacte gegevens over waarom degeneratieve-dystrofische veranderingen in de wervelkolom worden veroorzaakt. Er wordt aangenomen dat het startmechanisme voor de ontwikkeling van pathologie vroegtijdige leeftijdsgebonden veranderingen in de gewrichten zijn. Ze kunnen genetisch bepaald zijn - overgedragen door overerving, maar meestal manifesteren ze zich aanvankelijk onder invloed van ongunstige factoren.
De belangrijkste daarvan wordt beschouwd als een onjuiste verdeling van de belasting op de wervelkolom. Osteochondrose van de lumbosacrale wervelkolom kan zich ontwikkelen met:
- schoenen met hoge hakken dragen;
- een tas of rugzak op één schouder dragen zonder afwisselend;
- langdurig slapen of rusten in een ongemakkelijke houding;
- zittend werk;
- gewichten heffen.
Degenen die risico lopen op de ontwikkeling van osteochondrose zijn onder meer ouderen die worden gekenmerkt door natuurlijke destructieve veranderingen in kraakbeen- en botweefsel, professionele atleten die dagelijks en intensief trainen, zwangere vrouwen, wier zwaartepunt verschuift naarmate de foetus groeit en de belasting van de onderbenen toeneemt. rug neemt aanzienlijk toe, kantoorpersoneel wordt gedwongen veel tijd in een zittende positie door te brengen.
Naast externe risicofactoren noemen artsen ook een groep interne risicofactoren. Deze omvatten:
- eerdere verwondingen aan het bewegingsapparaat;
- kromming van de wervelkolom;
- platte voeten;
- congenitale dislocatie of subluxatie van het heupgewricht;
- auto-immuunziekten;
- ontsteking van gewrichtsweefsels;
- pathologieën van de bloedsomloop;
- endocriene ziekten;
- zwaarlijvigheid.
Osteochondrose van de onderrug kan ook worden veroorzaakt door intoxicatie en langdurige uitdroging, slechte gewoonten, calciumgebrek en eventuele mechanische effecten op de onderrug - kneuzingen, slagen, vallen.
Osteochondrose van de lumbale wervelkolom: symptomen
De pathologie beïnvloedt niet alleen het botweefsel zelf, maar ook het gehele bewegingssegment van de wervelkolom: wervels, tussenwervelschijven, ligamenten, omliggende zachte weefsels, bloedvaten en zenuwuiteinden. Er ontwikkelt zich osteochondrose van de lumbale wervelkolom, waarvan de symptomen geleidelijk en langzaam duidelijk worden met aanzienlijke schade. In de vroege stadia is er sprake van matig ongemak tijdens inspanning, in de latere stadia is het acute, ondraaglijke pijn. Klinische symptomen worden uitgesproken in de acute fase. Tijdens de periode van remissie vervagen ze, en in de vroege stadia gebeurt dit zelfs zonder behandeling.
Osteochondrose van de lumbale wervelkolom - symptomen:
- pijn in het getroffen gebied van de wervelkolom;
- uitstraling van pijn naar boven naar het gebied van de schouderbladen of naar het bekken en de heupgewrichten;
- aanhoudend gevoel van spanning in de onderrug;
- moeite met het buigen en draaien van het lichaam;
- slungelig;
- kreupelheid;
- spierzwakte of, omgekeerd, verhoogde tonus;
- tintelend gevoel.
Niet alle beschreven symptomen zijn altijd tegelijk aanwezig. Pijn kan verband houden met beperkte mobiliteit, maar niet met spierzwakte of gevoelloosheid. Elk van de hierboven besproken symptomen zal een reden zijn om een arts te raadplegen.
Stadia van de ziekte
De intensiteit van de symptomen die gepaard gaan met osteochondrose van de lumbosacrale wervelkolom hangt rechtstreeks af van de mate van ontwikkeling van de pathologie. Het zijn er in totaal vier.
- Eerste fase. De eerste structurele en functionele veranderingen beginnen. Tussenwervelschijven drogen uit en kunnen barsten vertonen. De symptomen in dit stadium zijn gering. Veel patiënten verwarren ze met vermoeidheid na een dag werken, het dragen van ongemakkelijke schoenen of sporten. De belangrijkste tekenen van vroege osteochondrose zijn milde ongemakken in de onderrug, die toenemen bij buigen en draaien. Milde pijn is mogelijk, die na rust vanzelf verdwijnt.
- Tweede fase. De hoogte van de tussenwervelschijven neemt af, de botstructuren komen dichter bij elkaar. Dit veroorzaakt een nieuwe reeks symptomen: stijfheid bij bewegen en pijn. De pijn wordt langdurig en intens en kan uitstralen naar het bekken en de benen.
- Derde fase. In dit stadium raken de wervels vervormd. Er vormen zich uitsteeksels - tussenwervelschijven puilen uit in het gebied van het wervelkanaal, maar de vezelige ringen blijven intact. De belangrijkste symptomen zijn hevige pijn, zelfs in rust storend, verminderde gevoeligheid, knarsen en klikken bij bewegen, tintelingen en gevoelloosheid van de onderrug.
- Vierde fase. Pathologische veranderingen blijven zich ontwikkelen. De functies van de wervels gaan verloren. Er ontstaan hernia's. Osteofyten – botgroei – worden gevormd. Bloedvaten kunnen bekneld raken en zenuwvezels kunnen bekneld raken. Tegen de achtergrond van een verslechterende bloedcirculatie wordt de werking van de bekkenorganen verstoord. Bij mannen neemt het risico op erectiestoornissen toe, bij vrouwen worden verstoringen van de menstruatiecyclus waargenomen. Geavanceerde osteochondrose manifesteert zich door scherpe lumbago in de onderrug, kreupelheid, verminderde mobiliteit tot volledige immobiliteit en verhoogde temperatuur.
Als u zich zorgen maakt over lumbale osteochondrose, zal de behandeling ervan rechtstreeks afhangen van het stadium waarin de ziekte wordt gediagnosticeerd. In de beginfase heeft de arts nog veel meer herstelmethoden en -technieken in zijn arsenaal. Detectie van degeneratieve-dystrofische veranderingen in de beginfase maakt het mogelijk om de pathologie conservatief te behandelen, zonder toevlucht te nemen tot chirurgische ingrepen.
Vormen van pathologie
De indeling in vormen is gebaseerd op de kenmerken van het pijnsyndroom dat altijd gepaard gaat met osteochondrose van de lumbale sacrale wervelkolom. Er zijn er in totaal drie:
- Spit. Dit is een acute schietpijn die het onmogelijk maakt om te bewegen. De oorzaken van pijn kunnen beknelde zenuwen of spierspasmen zijn.
- Lumbodynie. Dit is een langdurige, pijnlijke pijn. Het is kenmerkend voor het stadium van vorming van uitsteeksels en hernia's. Ook kan ongemak gepaard gaan met verstuikte ligamenten.
- Ischias. Dit is hevige pijn die uitstraalt naar het bekkengebied. De patiënt klaagt over pijn bij het lopen, zitten of veranderen van lichaamshouding.
Afhankelijk van de begeleidende symptomen worden nog twee vormen van pathologie onderscheiden. Bij de patiënt kan de diagnose worden gesteld:
- Radiculopathie. Begeleid door compressie van zenuwuiteinden als gevolg van vervorming van de wervels. Bij deze vorm van de ziekte neemt de gevoeligheid af en wordt het getroffen gebied gevoelloos. Pijn en tintelend gevoel worden uitgedrukt. Mogelijke afname van de spiertonus, verminderde reflexen, tintelingen in de benen.
- Discogene lumbale osteochondrose. Dit is een ernstige aandoening waarbij de patiënt beperkt is in zijn bewegingsvrijheid. Zijn onderrug en ledematen zijn gevoelloos. Andere symptomen zijn algemene zwakte, koorts, onvrijwillig urineren en, als de ziekte aanhoudt, gewichtsverlies.
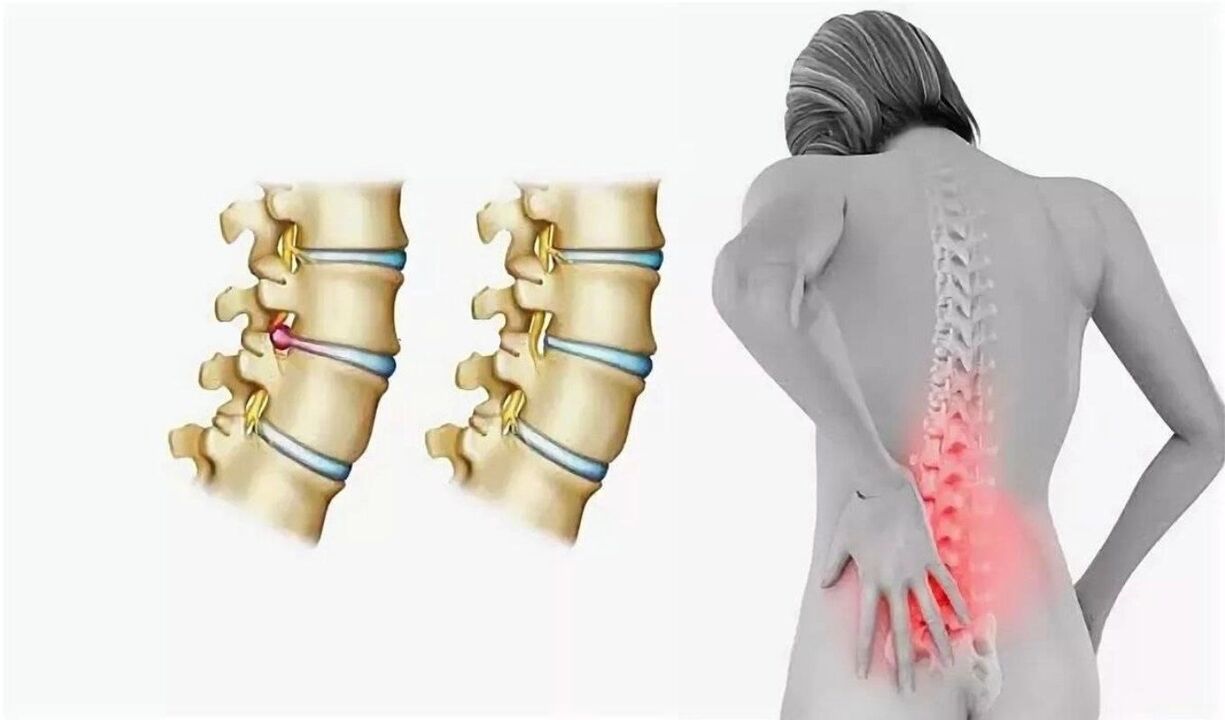
Gevaar voor aandoeningen van de wervelkolom
Onbehandeld, osteochondrose is niet alleen beladen met ondraaglijke pijn en bewegingsstijfheid, maar ook met een aantal pathologieën die zich tegen de achtergrond ervan kunnen ontwikkelen. De meest voorkomende complicaties:
- tussenwervelbreuk;
- ontsteking van de heupzenuw;
- radiculitis;
- parese.
Om bijkomende pathologieën te voorkomen, is het noodzakelijk om onmiddellijk vanaf het moment van detectie te beginnen met de behandeling van osteochondrose. Met een competente benadering van de therapie is het mogelijk om de vernietiging van bot- en kraakbeenweefsel te stoppen of aanzienlijk te vertragen.
Methoden voor het diagnosticeren van pathologie
Osteochondrose van de lumbale sacrale wervelkolom moet worden onderscheiden van andere pathologieën van het bewegingsapparaat, die kunnen optreden met vergelijkbare symptomen. De eerste fase is een consult bij een neuroloog, orthopedist of chirurg. De arts verduidelijkt klachten, verzamelt anamnese, voert een lichamelijk onderzoek uit, waarbij hij aandacht besteedt aan de kenmerken van de houding en houding van de patiënt, de aard van zijn werkactiviteit, slechte gewoonten en bijkomende ziekten.
Voor de meest nauwkeurige diagnose worden instrumentele technieken gebruikt:
- MRI;
- radiografie;
- myelografie met contrastmiddel;
- meervoudige CT.
Met elk van de diagnostische procedures kan de arts op dit moment de toestand van de lumbale en sacrale wervelkolom beoordelen. De afbeeldingen laten duidelijk structurele veranderingen in de wervels zien, wat het stadium van osteochondrose aangeeft. Op basis van de verkregen gegevens neemt de specialist een beslissing over de tactiek voor het verdere beheer van de patiënt.
Laboratoriumdiagnose is niet van cruciaal belang, maar indien geïndiceerd kunnen onderzoeken worden aanbevolen. In het bijzonder, als lumbale osteochondrose wordt gediagnosticeerd, kan de behandeling worden voorgeschreven op basis van de resultaten van bloedonderzoek. Ze zijn nodig om de intensiteit van ontstekingsprocessen in de spiervezels grenzend aan de wervelkolom te verduidelijken.
Lumbale osteochondrose: behandeling
De strijd tegen pathologie wordt uitgevoerd onder toezicht van een neuroloog en begint na een uitgebreide diagnose, wanneer de mate en omvang van weefselschade wordt bepaald. De moderne geneeskunde biedt een aantal effectieve conservatieve methoden. Als het gebruik ervan niet tot het verwachte resultaat leidt, nemen artsen hun toevlucht tot een operatie.
Lumbale osteochondrose: behandeling met fysiotherapiemethoden
Alle fysiotherapeutische technieken zijn goed omdat ze de sacrale en lumbale wervelkolom op een alomvattende manier beïnvloeden. Met deze aanpak kunt u omgaan met pijn, ontstekingen verminderen en de normale bloedcirculatie herstellen.
Wanneer osteochondrose van de lumbale wervelkolom vordert, moet de behandeling alomvattend zijn. Patiënten met klachten krijgen voorgeschreven:
- elektroforese - blootstelling van het probleemgebied aan constante elektrische impulsen met de mogelijkheid om medicijnen voor uitwendig gebruik te gebruiken;
- diadynamische therapie - een variant van elektrotherapie die gebruik maakt van gepulseerde stromen;
- magneettherapie – behandeling met wisselende of statische magnetische velden;
- ultrasone therapie - de invloed van hoogfrequente geluidsgolven;
- schokgolftherapie - blootstelling aan laagfrequente akoestische impulsen;
Het is belangrijk om twee nuances te overwegen. Ten eerste is het effect van een fysiotherapeutische behandeling pas merkbaar na een reeks procedures, waarvan de duur voor elke patiënt individueel wordt gekozen. De tweede is dat fysiotherapie als onafhankelijke methode werkt bij beginnende osteochondrose. Bij grootschalige laesies wordt het aanbevolen als aanvullende techniek naast de medische en chirurgische behandeling.
Lumbale osteochondrose: behandeling met medicijnen
Farmacotherapie voor laesies van de lumbale en sacrale wervelkolom is gericht op het verlichten van acute pijn en het onderdrukken van ontstekingsprocessen. De methode is relevant in de acute fase, wanneer symptomen een volledig leven verstoren.
Hoe lumbale osteochondrose met medicijnen moet worden behandeld, wordt altijd individueel bepaald. Een neuroloog kan medicijnen uit verschillende farmacologische groepen voorschrijven. Basis:
- NSAID's (systemisch en lokaal) om ontstekingen in de wervels en aangrenzende weefsels te onderdrukken;
- spierverslappers om spierspasmen te verlichten;
- angioprotectors om de bloedcirculatie te verbeteren;
- chondroprotectors om het kraakbeenweefsel van de tussenwervelschijven te beschermen tegen vernietiging;
- B-vitamines om de zenuwgeleiding te verbeteren;
- pijnstillers voor scherpe pijnscheuten die de mobiliteit beperken.
Oefentherapie als methode voor de behandeling van pathologie van de sacrale en lumbale regio's
Intensieve training voor osteochondrose is ten strengste verboden, maar je kunt fysieke activiteit niet volledig opgeven. Integendeel, oefeningen met een gemiddelde kracht en duur helpen de bloedcirculatie te herstellen en de pijn te verminderen.
Hoe osteochondrose van de lumbale wervelkolom te behandelen met oefentherapie:
- Trainen met een instructeur. De trainer laat u zien welke oefeningen in een bepaalde situatie toegestaan zijn en zorgt ervoor dat deze correct worden uitgevoerd. Zelfs de kleinste tekortkomingen in de technologie kunnen de effectiviteit van training aanzienlijk verminderen of zelfs schade veroorzaken.
- Bereid je zorgvuldig voor op de les. Voordat u gaat sporten, wordt aanbevolen om de spieren op te warmen - u kunt de onderrug en het heiligbeen zachtjes masseren.
- Doseer de lading strikt. De onderrug is een kwetsbaar gebied. Om overbelasting te voorkomen, moet u de duur van de lessen controleren. Hun optimale duur is niet meer dan 20 minuten.
- Verhoog geleidelijk de intensiteit van de oefening. Voor beginners zonder ervaring zijn eenvoudige oefeningen en korte programma's geschikt. Voor degenen die al een tijdje oefentherapie doen, kun je overstappen op complexere opties.
- Vergeet niet om regelmatig te zijn. Een eenmalige training zal geen zichtbare verbeteringen opleveren. Pijn in de lumbale en sacrale wervelkolom neemt af als de patiënt regelmatig oefentherapie volgt, bij voorkeur twee keer per week.
- Overweeg contra-indicaties. Fysiotherapie heeft bewezen een veilige methode te zijn om te helpen bij osteochondrose, maar er zijn beperkingen. U moet stoppen met trainen als u zich onwel voelt: koorts, zwakte of stijgende temperatuur.
Lumbale osteochondrose, waarvan de behandeling rekening moet houden met de periode van de ziekte, zal u niet storen als alle regels strikt worden nageleefd.
- In de acute periode. Alleen vloeiende en langzame bewegingen zijn toegestaan. Als de pijn tijdens het sporten toeneemt, moet u stoppen en uw gewrichten rust geven.
- In de subacute periode. Het pijnsyndroom neemt af, de mobiliteit wordt hersteld, zodat u de intensiteit van de training iets kunt verhogen en de duur ervan kunt verlengen. Maar om verslechtering te voorkomen, moet u uw welzijn zorgvuldig in de gaten houden.
- In remissie. We staan het volledige scala aan oefeningen toe voor pathologieën van de lumbale wervelkolom, maar het is belangrijk om te onthouden dat overbelasting gepaard gaat met een nieuwe verergering van de ziekte.
Als lumbale osteochondrose met milde of matige ernst wordt gediagnosticeerd, kan behandeling met lichamelijke opvoeding ook thuis plaatsvinden. Nadat de oefentechniek onder begeleiding van een instructeur is geperfectioneerd, is het niet verboden de oefeningen thuis te herhalen. Voor training heb je een gymnastiekmat, een roller en een bal nodig.
Moderne oefentherapie- en revalidatiekamers zijn niet alleen uitgerust met traditionele accessoires, maar ook met speciale medische simulatoren. Ze helpen u zacht en veilig te herstellen van een ziekte, en maken activiteiten ook leuker en interactiever. Het neuromusculaire revalidatiesysteem verandert revalidatie bijvoorbeeld in een spannende competitie met zichzelf. De patiënt staat op een bewegend platform en voert de oefeningen uit die op het scherm worden weergegeven. Een ander belangrijk voordeel van de simulator is de mogelijkheid om zelfs de kleinste vooruitgang in de toestand van de patiënt te volgen. Het systeem evalueert het resultaat van elke uitgevoerde oefening en de arts kan de voortgang van training tot training zien. Het kennen van iemands succes motiveert patiënten ook om harder hun best te doen en niet op te geven.

Manuele therapie
Goede resultaten kunnen worden bereikt als u oefentherapie en medicatie voor lumbale pathologie aanvult met manuele therapie. De methode maakt het mogelijk:
- elimineer hypertoniciteit van spiervezels;
- pijn verlichten;
- herstel van de bloedtoevoer in de lumbale en heiligbeengebieden;
- het verloop van metabolische processen verbeteren.
Manuele therapie is een effectieve manier om de belasting op de wervelkolom goed te herverdelen en uzelf te beschermen tegen verdere destructieve veranderingen. Het goede aan deze methode is dat het niet alleen de pijn verlicht, maar ook neurologische aandoeningen voorkomt die zich vaak ontwikkelen tegen de achtergrond van lumbale osteochondrose.
Momenteel combineren chiropractors massage- en fysiotherapiemethoden, zoals tecartherapie. Elektromagnetische golven dringen diep door in het botweefsel en zorgen ervoor dat u pijnaanvallen kunt verlichten en de mobiliteit snel kunt herstellen.
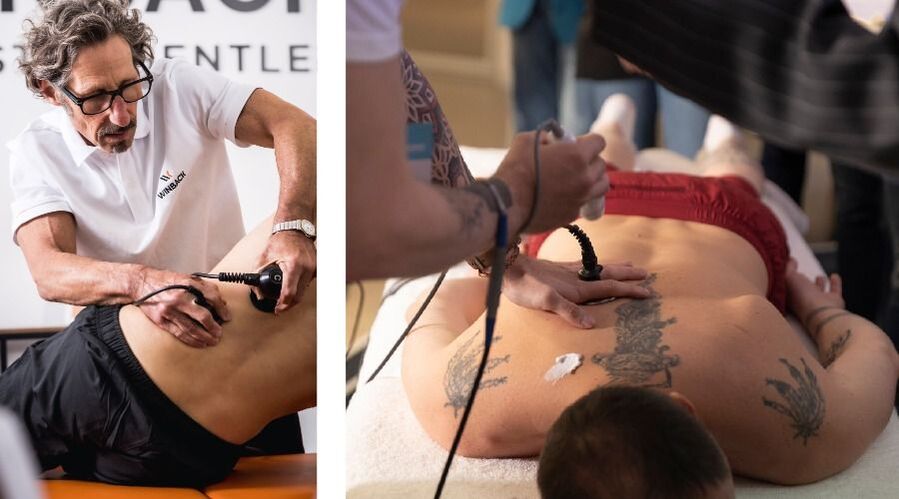
Chirurgische methoden
Osteochondrose van de lumbale wervelkolom, waarvan de behandeling met medicijnen, fysiotherapie en oefentherapie niet altijd effectief is, compliceert het leven van de patiënt aanzienlijk. In sommige gevallen is alleen chirurgische ingreep toepasbaar om pijn te elimineren en de rugmobiliteit te herstellen. Moderne methoden en technologische apparatuur maken het mogelijk om minimaal invasieve operaties uit te voeren met een verkorte revalidatieperiode.
Voor osteochondrose zijn de volgende interventiemethoden relevant:
- endoscopische excisie van hernia tussen de wervels - met behulp van microchirurgische instrumenten en een ingebouwde camera;
- transfacetverwijdering van hernia tussen de wervels - met behulp van neurochirurgische buisdilatatoren;
- laminectomie – chirurgische verwijdering van pathologisch veranderde botprocessen;
- microdiscectomie – eliminatie van het uitsteeksel van de hernia.
Directe indicaties voor chirurgische interventie zijn terugkerende hernia's, spinale stenose, wanneer het wervelkanaal smaller wordt, en degeneratieve spondylolisthesis, een pathologie waarbij de wervels ten opzichte van elkaar worden verplaatst. In alle andere gevallen, als osteochondrose van de lumbale wervelkolom wordt bevestigd, proberen artsen de behandeling uit te voeren met behulp van conservatieve methoden.
Ziektepreventie
Symptomen van osteochondrose veroorzaken ongemak en de behandeling van de pathologie kan lang duren. Het is veel effectiever om het kwetsbare lumbale gebied vooraf te beschermen tegen overbelasting. Voor preventieve doeleinden wordt aanbevolen:
- Organiseer uw werkplek goed tijdens kantoorwerk. De rugleuning van de stoel moet de onderrug ondersteunen en de tafel moet geschikt zijn voor de hoogte.
- Vermijd ongemakkelijke schoenen. De optimale hakhoogte voor vrouwen is maximaal 5 cm. Het is ook raadzaam om platte zolen uit te sluiten, omdat deze bijdragen aan voetvervorming en platte voeten - een van de factoren
- risico op osteochondrose.
- Oefening. Het tillen van zware voorwerpen moet worden vermeden. Zwemmen, wandelen en cardiotraining zijn nuttig als er geen contra-indicaties zijn.
- Eet een uitgebalanceerd dieet. Het dieet moet voedingsmiddelen bevatten die bronnen zijn van calcium, fosfor en B-vitamines. Dit zijn vis, zuivelproducten, bladgroenten en granen. Deze stoffen zijn nodig om alle elementen van de gewrichten te versterken en het zenuwstelsel te ondersteunen.
- Zorg ervoor dat u voldoende slaap krijgt. Het is beter om op een orthopedisch matras van gemiddelde hardheid te slapen. Het zorgt voor een anatomisch correcte houding waarin het lichaam rust van de dagelijkse stress.
- Controleer het lichaamsgewicht. Obesitas is een van de provocerende factoren. Als het gewicht normaal is, wordt de belasting op de wervelkolom adequaat verdeeld en wordt het risico op stoornissen in de bloedsomloop geminimaliseerd.
De prognose voor patiënten met osteochondrose hangt rechtstreeks af van de mate van schade aan de wervels. Daarom is een tijdige diagnose van groot belang. Als u zich zorgen maakt over pijn in de onderrug en de beelden destructieve processen in de beginfase onthullen, moet u met de behandeling beginnen. In de vroege stadia zijn medicijnen en fysiotherapie effectief. In latere gevallen is het zelden mogelijk om zonder operatie te doen. Oefentherapie kan in elke vorm en in elk stadium als aanvullende hulpmaatregel worden ingezet.





























